Rupture du ligament croisé antérieur du genou
Le rôle du ligament croisé antérieur (LCA) est d'assurer la stabilité du genou, empêchant le tibia de glisser vers l'avant, et de contrôler les rotations du genou, notamment dans les sports de pivot (p.ex: jeux de balles, foot, volley, basket, tennis,…). S’il est rompu, vous pouvez ressentir une instabilité, une impression que le genou « se déboîte ».
Dans le cas d'une rupture du ligament croisé antérieur (LCA) du genou, qui peut comporter ou non des lésions associées (ménisque, cartilage, autres ligaments, etc.), le traitement proposé dépend de vos symptômes (instabilité/douleur) et de vos objectifs fonctionnels, professionnels et/ou sportifs : il peut être chirurgical ou conservateur.
Anatomie du genou
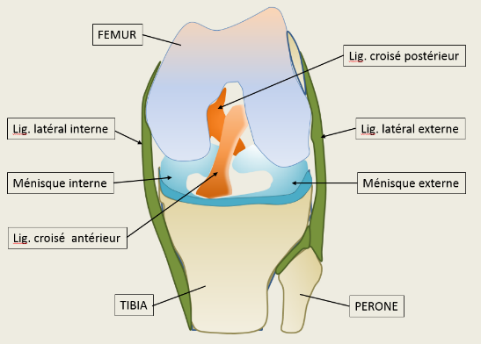
4 ligaments principaux :
- 2 ligaments croisés : antérieur (LCA) et postérieur (LCP)
- 2 ligaments latéraux : interne (LLI) et externe (LLE)
2 ménisques : interne et externe, qui agissent comme des amortisseurs.
La chirurgie
L'opération, soit la reconstruction du ligament, a pour objectif de stabiliser le genou.
Cette chirurgie n'étant pas urgente, elle est en principe précédée d'une rééducation accompagnée d'un·e physiothérapeute afin de préparer le genou à l'intervention, d'améliorer la rapidité de récupération et de diminuer les risques opératoire.
| Avant l'opération | ||||||
Il est essentiel de diminuer le gonflement et de récupérer une fonction complète du genou, ainsi que de maintenir sa musculature. Il est donc nécessaire de réaliser:
- des séances de physiothérapie
- de reprendre progressivement une activité normale
- d'éviter les sports de pivots
- d'effectuer un glaçage du genou pour réduire le gonflement
Une orthèse peut parfois être nécessaire. Votre médecin vous en prescrira une si besoin.
| L'opération | ||||||
L’opération peut se dérouler en ambulatoire OU nécessiter une hospitalisation de quelques jours.
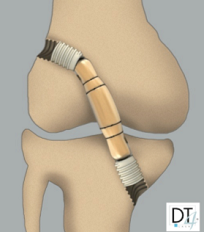
L’intervention consiste à remplacer votre ligament croisé par un tendon, généralement prélevé sur les ischio-jambiers ou autre type de graisse. Elle est réalisée par arthroscopie, une technique mini-invasive, réalisée à l'aide d'une petite caméra, de petites incisions et d'instruments spécialisés.
| Les étapes de l'intervention | ||||||
- Prélèvement et préparation du greffon
- Arthroscopie et préparation des tunnels dans le fémur et le tibia
- Passage du Greffon dans les tunnels osseux
- Verrouillage du greffon avec Vis / Cage
 |
 |
Gestes chirurgicaux complémentaires (possibles):
-
Suture méniscale (réparation du ménisque)
-
Résection méniscale (ablation partielle)
-
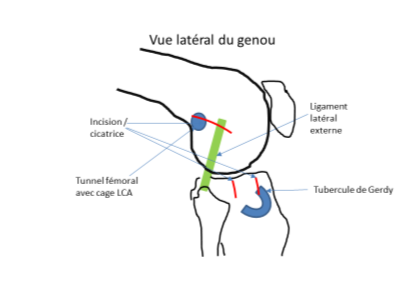
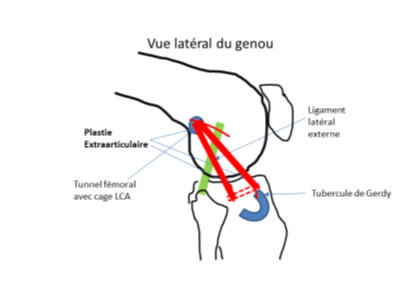
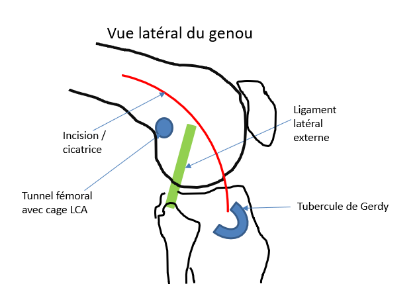
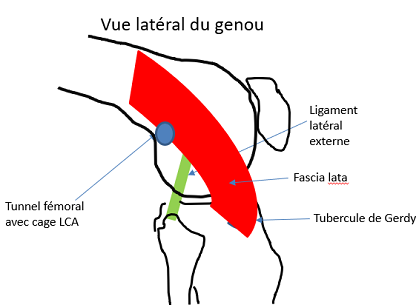
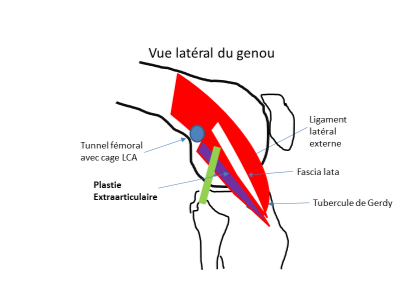
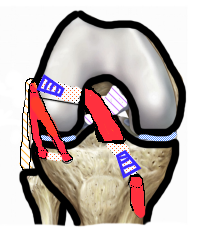
Plastie extra‑articulaire (renfort latéral) : ce geste est évalué avant et pendant l’intervention, ainsi qu'en fonction du patient. Deux techniques possibles :
| 1. Avec greffon gracilis |
|
|
| 2. Avec le tenseur du fascia lata |
|
|
D'autres gestes médicaux peuvent être pratiqués selon les besoins
| Après l'opération | ||||||
La marche
La marche s'effectue la plupart du temps en appui complet sans immobilisation, avec une utilisation des cannes durant 2 à 6 semaines, pour éviter la boiterie et soulager le genou.
-
Exception : en cas de suture méniscale ou d’autre geste ligamentaire, des restrictions temporaires de mobilité et/ou d’appui peuvent être nécessaires, parfois avec orthèse (collatérale, attelle articulée).
Soins immédiats
|
|
La rééducation
La rééducation se déroule en en 3 phases:
-
Cicatrisation
-
Renforcement
-
Reprise progressive des activités sportives dans l'axe, puis de pivot, réathlétisation
| Les 7–10 premiers jours | |
|
|
| Dès J7-J10 | |
|
|
| Activités recommandées | |
|
|
| Suivi, tests et reprise du sport | |
|
| Complications principales | ||||||
Même si elles sont peu fréquentes, il est important de les connaître :
-
Hydrarthrose (épanchement articulaire)
-
Raideur, déficit d’extension
-
Re‑rupture du ligament
-
Échec de suture méniscale
-
Hématomes
-
Infection
-
Thrombose veineuse et embolie pulmonaire
-
Diminution ou perte de sensibilité de la peau autour des cicatrices (temporaire ou permanente)
-
Œdème de la jambe opérée (souvent temporaire mais peut durer plusieurs semaines)
-
Problèmes de cicatrisation, adhérences
-
Complications liées à l’anesthésie
Contacts
Secrétariat orthopédie
Téléphone 024 424 40 50
cabinet.orthopedie@ehnv.ch
Médecine du sport
Téléphone : 024 424 54 39
medsport@ehnv.ch
Physiothérapie eHnv
Téléphone : 024 424 52 48
physiotherapie@ehnv.ch